
Менопаузальная гормональная терапия. Когда? Сколько? Как долго?
Когда же лучше начинать прием препаратов МГТ? Как долго использовать МГТ?
Конкретный возраст женщины, когда может быть назначена менопаузальная гормональная терапия (МГТ) — не определен.
Это может быть как у женщин молодого возраста, так и после 45-50 лет при естественном угасании яичников.
Основным показанием для назначения МГТ независимо от возраста, является снижение или прекращение выработки половых гормонов в яичниках.
Такое состояние чаще возникает в пременопаузальный и менопаузальный период, начиная с 45-50 лет. Это естественные возрастные изменения.
К сожалению, в своей практике приходится сталкиваться с такой проблемой, когда у совсем молодых женщин разных возрастов перестают «работать» яичники.
Это состояние называют синдромом истощения яичников или первичной яичниковой недостаточностью (ПЯН).
Такое состояние может наступить в любом возрасте. И причины могут быть разные. Меняются условия жизни, питания…! Или после хирургической операции на яичниках.

Если в переходный период с этим все более или менее понятно:
— появляются климактерические проявления в виде потливости,приливов…,
- -нарушения менструального цикла, чаще в виде задержек,
- -повышения уровня ФСГ,
- То у молодых женщин недостаточность яичников может протекать в виде латентной формы, без выраженных проявлений, на которые женщины могут совсем не обращать внимания и никуда не обращаться.
Первым звоночком, говорящим об изменении выработки половых гормонов могут быть изменения в характере менструального цикла и объема теряемой менструальной крови.
При латентной форме первичной яичниковой недостаточности менструации могут быть регулярными, но женщина отмечает, что цикл стал короче, или длиннее, менструации скуднее, беременность не наступает…
Показатели ФСГ(фолликулостимулирующего гормона) при этом могут быть нормальными.
При УЗИ органов малого таза выявляется малое кол-во фолликулов.
Поэтому Международное общество по менопаузе рекомендует женщинам, начиная с 35 лет, возможно и раньше, определять уровень фолликулостимулирующего гормона (ФСГ) хотя бы один раз в год, чтобы знать свой исходный гормональный статус и ближе к критическому возрасту было на что ориентироваться, т.к диапазон нормы ФСГ огромен, и для каждой женщины он свой.
И когда отмечается рост ФСГ и/или он повышается больше 25 мЕд/л и появляются нарушения цикла – пора задуматься о начале приема МГТ.
Поэтому при любых нарушениях менструального цикла обязательно нужно обратиться к врачу, чтобы своевременно поставить диагноз синдрома преждевременного истощения яичников у молодых женщин или начало переходного периода у женщин после 40-45 лет для назначения МГТ с целью профилактики обменных нарушений, заболеваний сердечно-сосудистой и других систем, обусловленных дефицитом эстрогенов.
Хочется обратить внимание на то, что своевременное назначение МГТ преследует цель не только купирования вазомоторных симптомов (приливы, потливость), психоэмоциональных нарушений (тревожность, смена настроения и т.д.), сколько предотвратить раннее развитие сердечно-сосудистых заболеваний, ожирения и остеопороза!
Очень важно своевременное назначение МГТ.
Ученые подтвердили наличие так называемого «окна терапевтических возможностей», когда назначение МГТ наиболее эффективно для профилактического, лечебного воздействия с минимальными рисками.
У женщин репродуктивного возраста МГТ назначается сразу, после постановка диагноза яичниковой недостаточности и исключения противопоказаний. И продолжается как минимум до достижения среднего возраста менопаузы.

В менопаузальный период наиболее эффективным считается назначение МГТ в возрасте моложе 60 лет или в течении 10 лет после наступления менопаузы.
Менопауза – это последняя самостоятельная менструация, которая была 1 год назад.
После 65 лет гормонотерапию, как правило, не назначают: половые гормоны уже не смогут должным образом включиться в работу и оказать свое протективное действие на сердечно-сосудистую, костную и другие системы.
Кроме того, у женщин, начавших МГТ в возрасте старше 60 лет или только спустя 10-20 лет после последней менструации риски становятся выше.
Это касается ИБС, инсультов, венозной тромбоэмболии, деменции и т.д...), что является противопоказанием для назначения МГТ или становится поводом для отмены МГТ.
Таким образом, время назначения МГТ обусловлено не возрастом, а снижением выработки половых гормонов яичниками, которое может наступить и у женщин до 40-45 лет.
Поэтому МГТ может назначаться с любого возраста при постановке диагноза дефицита половых гормонов и клинических проявлениях.
Какое обследование проводится перед назначением МГТ

Перед назначением менопаузальной гормональной терапии необходимо обследование, которое в дальнейшем проводить хотя бы раз в год.
Обязательные обследования:
- Сбор анамнеза (личного и семейного анамнеза): были ли операции на матке и яичниках, была ли онкология репродуктивных органов, тромбозы, остеопороз/переломы, сердечно-сосудистые заболевания, заболевания ЖКТ, диабет, деменция, заболевания щитовидной железы, алкоголизм, питание, физические нагрузки;
- Общее обследование: индекс массы тела, артериальное давление, клинический анализ крови, биохимический анализ крови, липидограмма;
- Гинекологическое исследование: мазок на раковые клетки (онкоцитология), УЗИ органов малого таза на 5-7 день менструального цикла либо в любой день при отсутствии менструаций (при толщине эндометрия до 4 мм МГТ не противопоказана, до 7 мм – прогестагены 12-14 дней и контроль УЗИ на 5-й день «менструации»; > 7 мм – гистероскопия и диагностическое выскабливание);
- Обследование молочных желез – маммография на 5-10 день менструального цикла либо в любой день при отсутствии менструаций (после 40 лет ежегодная);
- Гормональное обследование: ТТГ
Дополнительные обследования (при соответствующих данных анамнеза):
- УЗИ печени;
- Кровь на тромбофилические мутации;
- Гемостазиограмма +Д-димер (тромбодинамика)
- Денситометрия поясничного отдела позвоночника и шейки бедра;
- Колоноскопия;
- Гормоны на 2-3 день менструального цикла: ФСГ, Е2, Пролактин, АМГ.
- Витамин D, кальций;
Препараты по МГТ, дозы, схемы и пути введения
Принципы назначения МГТ: «Так много, как необходимо, так мало, как только возможно».
Принцип «минимальности» и «натуральности»!
Цель МГТ – частично восполнить сниженную функцию яичников при дефиците половых гормонов, используя такие минимально-оптимальные дозы гормональных препаратов, которые реально улучшили бы общее состояние женщин, обеспечили бы профилактику поздних обменных нарушений и не сопровождались бы побочными эффектами.
Минимальной и эффективной дозой, способной профилактировать заболевания, обусловленные дефицитом эстрогенов является 1 мг натурального эстрогена (17β-эстрадиол )
Более высокие дозы применяются у молодых женщин или при выраженных вазомоторных проявлениях. В дальнейшем доза постепенно снижается до 1 мг, и в поздней менопаузе до 0,5 мг
Доза менее 1 мг натуральных эстрогенов не оказывает профилатического и лечебного действия на другие системы, а только купирует клинические проявления и улучшает общее самочувствие.
Препараты МГТ
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на две группы:
- Эстроген-гестагенные. Их существует очень большое количество, это основная группа препаратов для МГТ.( Фемостон, Анжелик, Климонорм, Климен, Климодиен...)
- Эстрогены (монотерапия), применяются исключительно у женщин с удаленной маткой ( Прогинова, Дивигель,Эстрожель...) Также эстрогены используются местно – во влагалище для лечения симптомов атрофического вагинита (Овестин, Овипол Клио...)
В состав этих препаратов входят так называемые «натуральные» эстрогены и гестагены.
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному (17β-эстрадиол, эстрадиола валерат)
«Натуральные» гестагены – производные прогестерона (микронизированный прогестерон — "Утрожестан и -дидрогестерон — «Дюфастон»), по своим эффектам наиболее точно соответствуют эндогенному прогестерону. Не имеют андрогенной, анаболической и кортикоидной активности, проще говоря, нейтральны, лишены побочных эффектов.
Утрожестан – существует в двух формах — 100 и 200 мг.
Пути введения
Препараты для МГТ представлены в виде таблеток, гелей и свечей.
В зависимости от возраста и клинических проявлений назначаются разные препараты, разные схемы, дозы эстрогенов и пути введения: через кожу, внутрь, вагинально или их сочетание.
Трансдермальная форма введение эстрогена(через кожу) наиболее предпочтительна у женщин с факторами риска тромбоэмболических явлений, с гипертриглицеридемией, заболеваниями печени, поджелудочной железы, мигренями, уровнем САД > 160 мм рт.ст...
Схемы применения МГТ
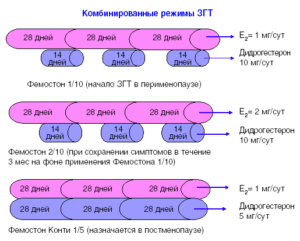
Применяется циклическая МГТ или монофазная, в зависимости от того, сохранена менструальная функция или уже наступила в менопауза.
При циклической гормонотерапии искусственно создается аналогия нормальному менструальному циклу. При 28 дневном менструальном цикле первые 14 дней принимается эстрогены, а с 14 дня добавляются гестагены.
Женщинам, у которых менструации не прекратились, рекомендуют начинать прием препарата в первый день менструального цикла.
Женщинам с нерегулярным менструальным циклом целесообразно начинать приём после 10-14 дней монотерапии прогестагеном («химический кюретаж»),дюфастоном или утрожестаном
Препараты для циклической терапии
например: Фемостон 1/10 и Фемостон 2/10 -
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
Либо отдельно эстроген в виде гелей и к нему с 14 дня добавляется либо Дюфастон, либо Утрожестан.
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.
Дивигель — существует в двух формах 1,0 мг эстрадиола и 0,5 мг эстрадиола
При МГТ в перименопаузе на фоне приема эстрогенов препарат Утрожестан применяется по 200 мг/сут в течение 10-12 дней.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
Препараты для монофазной терапии
В этих препаратах во всех 28 таблетках одновременно содержится и эстрадиол и гестаген.
Фемостон конти 1/5 и Фемостон мини 0,5/2,5, Анжелик, Анжелик Микро...
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Противопоказаниями для заместительной гормонотерапии являются:
- диагностированный или подозреваемый рак молочной железы, рак молочной железы в анамнезе;
- диагностированные или подозреваемые эстрогензависимые злокачественные образования;
- вагинальные кровотечения неясной этиологии;
- предшествующая тромбоэмболия вен (тромбоз глубоких вен, тромбоэмболия легочных сосудов);
- активная или недавно перенесенная артериальная тромбоэмболия;
- острые заболевания печени, а также заболевания печени в анамнезе (до нормализации лабораторных показателей функции печени);
- порфирия.
Как долго нужно принимать МГТ?
В отношении того, когда и как лучше прекращать МГТ, у специалистов долгие годы не было однозначного мнения.
Только в 2017 году были опубликованы данные о том, что быстрая отмена гормонального препарата провоцирует слишком резкое снижение уровня эстрогенов в циркулирующей крови, что повышает риск поражений коронарных артерий.
Возобновившиеся приливы вызывают бурную симпатическую реакцию, во время которой могут возникать нарушения проводимости нервных импульсов в сердце и аритмии.
Постепенная отмена эстрогенов оказывается предпочтительной как в плане серьезных рисков, так и для купирования постменопаузальных симптомов.
Переход с дозы 1 мг эстрадиола на ультранизкую 0,5 мг вполне способен обеспечить отсутствие симптомов и общее хорошее самочувствие.
Эксперты отмечают: « Зачастую после отмены МГТ менопаузальные симптомы возобновляются, и женщины вынуждены вернуться к лечению, возможно, с более низкими дозировками…
Более низкая дозировка может обеспечить в достаточной мере облегчение симптомов и хорошее самочувствие. И поэтому переход на более низкие дозы предпочтительнее полной отмене препарата.
Последние рекомендации IMS содержат такое указание: «Дозу следует титровать до максимально низкой, но эффективной».
Ультранизкие дозы, в частности комбинация 0,5 мг эстрадиола и 0,25 мг дроспиренона («Анжелик Микро») сопряжены с меньшим риском побочных эффектов.
У прекративших МГТ женщин в течение первого года отмены отмечают повышение смертности в результате сердечно -сосудистых катастроф в 1,94-2,52 раза по сравнению с теми, кто продолжил терапию.
Поэтому не безопасно приостанавливать лечение каждые 1-2 года для проверки наличия приливов.
Все ведущие общества по менопаузе подчеркивают: причин для произвольного ограничения продолжительности МГТ нет. Нет ограничительных сроков по приему МГТ.
И если после отмены терапии менопаузальные симптомы возвращаются, то ее следует продолжить с учетом индивидуального определенного соотношения ожидаемой пользы и потенциального риска.