Вирус папилломы человека -что это такое?
ВПЧ инфекция и аногенитальные бородавки.
Очень часто приходится сталкиваться с такой проблемой как ВПЧ- инфекция.
Обращаются молодые женщины с аногенитальными бородавками (остроконечными кондиломами) или с патологическими изменениями на шейке матки, вызванными влиянием ВПЧ- вирусом папилломы человека.
Это вызывает у женщин определенный страх, так как сегодня большинство женщин уже информированы о том, что вирус папилломы человека может вызывать развитие онкологических процессов и в частности рака шейки матки.
Поэтому хотелось бы дать немного информации о ВПЧ, устранить излишний страх, но в то же время насторожить, чтобы своевременно проходить скрининговое обследование.
И так, что же такое ВПЧ?
ВПЧ –это вирусы, принадлежащие к роду папилломавирусов. ВПЧ состоит 2-х цепочек ДНК, окруженных белками. ВПЧ — безкапсульный вирус, но он имеет капсид.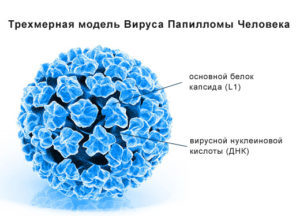
В настоящее время идентифицировано более 200 типов ВПЧ, 40 из них могут вызывать различные заболевания аногенитальной области.
ВПЧ поражает до 85% женщин в течении жизни!
Большинство женщин инфицируются с началом половой жизни и максимальная частота инфицированных достигается к 25 годам, а затем падает за счет самостоятельной элиминации, то есть ухода вируса из организма. Если элиминация не произошла, развиваются изменения шейки матки, ассоциированные с ВПЧ.
Пути передачи ВПЧ
- Половой путь (!) является наиболее частым путем передачи! ВПЧ относят к 6 -ой инфекции, передаваемой половым путем.
Половой путь:
 Генитально-генитальный
Генитально-генитальный
- Мануально-генитальный
- Орально-генитальный и др.
Неполовой путь (эстрагенитальный)
- Контакт с предметами/поверхностями, через которые можно возможна передача инфекции
- Вертикальная передача (от матери к новорожденному)
- Через кровь до рождения
- Во время прохождения через родовые пути
- Во время кесарева сечения с /без раннего повреждения оболочек
Все внеполовые пути передачи намного редки, по сравнению с половым путем!
ВПЧ проникает в клетки при тесном контакте эпителиальных тканей, к клеткам базального слоя эпидермиса. Вирус не располагается в поверхностных слоях эпителия, а проникает и инфицирует базальные клетки.
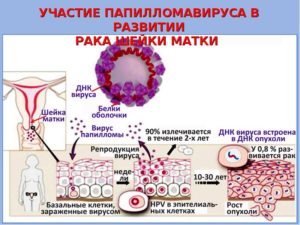 ВПЧ обладает тропностью только к клеткам кожи и слизистых. ВПЧ проникает через поврежденный эпителий, в то время как здоровые эпителиальные клетки способны противостоять вирусу. Таким образом, лечение вагинальных инфекций и восстановление нормального биоценоза влагалища позволяет снизить онкологические риски!
ВПЧ обладает тропностью только к клеткам кожи и слизистых. ВПЧ проникает через поврежденный эпителий, в то время как здоровые эпителиальные клетки способны противостоять вирусу. Таким образом, лечение вагинальных инфекций и восстановление нормального биоценоза влагалища позволяет снизить онкологические риски!
Типы ВПЧ
В зависимости от типа, ВПЧ обладает высоким или низким онкогенным потенциалом, то есть способностью вызывать или не вызывать опухолевые процессы. ВПЧ низкоонкогенного типа как правило вызывают бородавки на коже, аногенитальные бородавки.
- Неонкогенные ВПЧ типы: 1−4,7,10, 28, 41 вызывают подошвенные, плоские и вульгарные бородавки.
- ВПЧ низкого онкогенного риска. Типы: 5−8, 11, 12, 14, 15, 17, 19−25, 42−44: аногенетальные кондиломы (АГК), ларенгиальный папилломатоз, бородавчатую эпидермоплазию.
Более 90% случаев аногенитальных бородавок обусловлены ВПЧ 6 и 11 типами
- ВПЧ высокого онкогенного риска 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 могут вызывать раки самой различной локализации:
CIN I,II,III. (предраковое состояние)
Рак шейки матки
Рак прямой кишки
Рак влагалища и вульвы
Рак полового члена
Рак гортани
Рак ротовой полости
В 70% случаев РШМ (рак ш/матки) -вызывают 16-18 типы
В 70-90% случаев по разным данным ВПЧ может сам исчезнуть «уйти» без всяких вмешательств.
Простые типы ВПЧ «уходят», элиминируются в течение 6−12 месяцев.
Онкогенные типы –6−24 месяца.
Таким образом, молодые женщины с ВПЧ могут наблюдаться в течение 2-х лет, рассчитывая на самостоятельную элиминацию, но не более!!!
Из всех зараженных женщин вирусом папилломы человека, только у 7-10% процесс идет дальше переходя в CIN разной степени и рак, при определенных условиях!
Об этом надо помнить!
Стадии прогрессирования заболевания:
Проникая в клетку вирус долгое время может находится в организме в эписомальном состоянии, перстистируя, не проникая в ядро и не внедряется в геном клетки. Такое состояние называется вирусоносительство.
При бессимптомном носительстве и вирусовыделении: вирус спонтанно элиминирует в 90% случаев.
Постепенно базальные клетки проходят свой жизненный цикл: дифференцируются, поднимаются в поверхностные слои эпителия и слущиваются вместе с вирусом.
В этих случаях никаких изменений в клетках не происходит. Патологический процесс не развивается.
Латентная форма ВПЧ – это когда вирус выявляется в клетках эпителия, а морфологических изменений на шейке матки или в органах другой локализации нет.
Клиническая форма ВПЧ. При длительной персистенции вируса повышается риск внедрения ДНК вируса в геном базальных клеток — начинаются изменения, которые приводят к клиническим проявлениям в виде : CIN 1, CIN 2, CIN 3 или РШМ. Процесс может прогрессировать в течение 10−30 лет
В зависимости от степени поражения шейки матки вирусом различают предпатологическую стадию -CIN 1 — поражения низкой степени риска.
Спустя годы СIN 1 может прогрессировать до СIN 2 и CIN -3. Это уже поражение высокой степени риска и относится к предраковым состояниям.
CIN1 регрессирует самостоятельно в 60% случаев, персистирует — 30%, прогрессирует до CIN3 — 10%, прогрессирует до РШМ ( рак шейки матки)— менее 1%.

CIN2: регрессия — 40%, персистенция — 40%, прогрессирование — 20%, из них — 5% до инвазии.
CIN3: регрессия — 33%, персистенция — 55%, прогрессирование и инвазия — 12%.
Спустя десятилетия — рак.
Течение ВПЧ-инфекции зависит от активности иммунной системы. И может приводит либо к персистенции, либо кразвитию клинически значимых форм, либо к регрессу.
Диагностика ВПЧ инфекции
- Визуальный осмотр. Осмотр шейки матки в зеркалах при гинекологическом осмотре.
- Жидкостная цитология. Забор мазка с шейки матки цитощеткой на раковые клетки и помещения ее в контейнер со специальной средой.
- Кольпоскопическое исследование. Осмотр шейки матки микроскопом с использованием проб с 3-5% уксусной кислотой и водным раствором Люголя.

Кольпоскопическое исследование шейки матки необходимо проводить в 1 фазу цикла до 10-12 дня. Накануне исследования за 2-4 дня исключить половой контакт, свечи и другие манипуляции. Этот метод позволяет визуально увидеть поражения на ш/матки, характерные для ВПЧ инфекции и предположить вероятную степень поражения. Позволяет делать прицельные биопсии ш/матки
- ВПЧ-тестирование. ВПЧ тестирование – очень важный метод диагностики. Это определение ВПЧ методом ПЦР в материале, взятом из ц/канала. При ВПЧ — тестировании необходимо:
— Определять все онкогенные типы, а не только 16 и 18
— Обязательно определять вирусную нагрузку. Единицей измерения служит количественное содержание возбудителя на 100 000 клеток эпителия человека.
- Lg < 3 – концентрация ВПЧ клинически малозначимая и риск развития опухолевого процесса низкий.
- Lg 3-5 (на 10*5 эпителиальных клеток приходится геном-эквивалентов ВПЧ 10* 5 копий). Это клинически значимое количество ВПЧ, присутствует риск развития дисплазии;
- Lg > 5 (геномных эквивалентов ВПЧ 10 в 5 степени и более)
— Тест должен быть достоверным! Поэтому важно пользоваться надежными лабораториями!
- Молекулярные маркеры. В последние годы наибольшее внимание привлекают молекулярные маркеры пролиферации и озлокачествления p16INK4а и Е6/Е7 тРНК. Его применяют гистологи, когда не могут дифференцировать степень поражения.
- Биопсия. Это взятие ткани шейки матки на гистологическое исследование. Оно является последней инстанцией в постановке диагноза и определения степени поражения.
Возможны ошибки в постановке диагноза, если биопсия взята не в том месте! Например, рядом с пораженным участком. Поэтому желательно биопсию проводить под контролем кольпоскопа.
Тактика ведения при подозрении на CIN:
— Наблюдение?
— Лечение?
— Профилактика?
Выжидательная тактика
- У молодых женщин с CIN 1 , подтвержденном гистологически
- Жидкостная цитология проводится через 6 и 12 месяцев или альтернативно с ВПЧ –тестом через 12 месяцев.
- Интенсивное наблюдение необходимо в виду возможного риска нераспознанного поражения высокой степени в этой группе
Выжидательная тактика при CIN 1 сопряжена с риском, т.к. небольшой риск прогрессии сохраняется. И нет гарантии, что при биопсии не было пропущено CIN 2, 3
Выжидательная тактика при CIN 2,3 не допускается!
— За исключением беременных
— Молодых пациенток с CIN2 при небольшом поражении и удовлетворительной кольпоскопии.
Лечебная тактика при подозрении на ЦИН 2-3
Основной метод лечения это эксцизия или конизация ш/матки c обязательным гистологическим исследование. То есть удаление патологического участка на ш/матке с помощью радиоволн или лазерного луча.
Медикаментозного лечения ВПЧ в настоящее время нет, но разработки идут!
Препаратов, непосредственно влияющих на ВПЧ в мире нет!
Вирус может исчезнуть сам без какого либо лечения. Поэтому доказать эффективность препаратов, используемых для лечения ВПЧ очень трудно.
Все так называемые противовирусные препараты назначаются дополнительно к основному деструктивному лечению, с целью:
* Предупреждения прогрессирования заболевания.
* Устранения клинических проявлений заболевания.
* Уменьшения числа рецидивов.
Выбор препаратов иммунотропного действия для лечения вирусных инфекций
Существует ряд зарегистрированных препаратов, в показаниях к которым значится ВПЧ, однако, они не включены в рекомендации.
При применении лекарственных препаратов, воспроизводятся биологические эффекты эндогенных интерферонов, поэтому они являются средствами патогенетической терапии.
Наибольшее количество убедительных доказательных данных получено по 4 препаратам:
- изопринозин пранобекс
- ИФН
- глюкозаминилмурамилдипептид (ликопид)
- интерферон альфа-2b
В основе действия неспецифических иммуностимуляторов лежит активация клеток врожденного иммунитета и продукция эндогенных цитокинов, включая ИФН (интерферон) I и II типов, которые влияют на разные этапы жизненного цикла практически всех вирусов
Изопринозин пранобекс и глюкозаминилмурамилдипептид ( ГМДП) действуют системно, оказывая иммуностимулирующее и противовирусное действие + ГМДП обладает противовоспалительным эффектом, что очень важно, учитывая сочетание ВПЧ с другими инфекциями в 70−80% случаев. Оба препарата действуют за счет активации врожденного клеточного иммунитета.
Рекомендуемая продолжительность лечения: инозин пранобекс — 3−4 10-дневных курса с интервалом в 10−14 дней либо 28 дней; ГМДП — 1 курс 10 дней.
Наблюдение после лечения CIN 2,3
- ВПЧ тест или ВПЧ-тест + цитология через 6 месяцев после лечения.
- При отрицательном ВПЧ-тесте, необходимо ежегодное комбинированное тестирование – ВПЧ тест + жидкостная цитология.
- Позитивный ВПЧ-тест может обнаружить неудачу терапии рано и точно, даже при наличии нормальной цитологии, поэтому женщина продолжает интенсивно наблюдаться.
ВПЧ-тест — это стандарт постлечебной оценки!
Профилактика — вакцинация от ВПЧ
В 2008 году была присуждена Нобелевская премия за открытие роли ВПЧ в генезе рака шейки матки. В 99,7% случаев возникновения РШМ доказана роль ВПЧ! Рака шейки матки без ВПЧ насколько известно в настоящее время, не бывает!
На основе этого открытия были созданы профилактические вакцины:
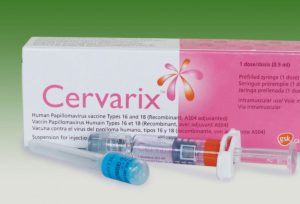
- 2-х валентная- Церварикс — содержит инактивированные вирионы 16 и 18 типов
- 4- х валентная –Гардасил — содержит инактивированные вирионы 6, 11, 16 и 18 типов.
На сегодня существуют 9-валентная вакцина, но в РФ они не зарегистрированы.
В настоящее время уже прошло достаточно времени с момента начала применения вакцин, чтобы дать оценку эффективности вакцинации.
Австралийский анализ 2018г – у вакцинированных женщин от 18-35 лет наблюдается снижение аногенитальных бородавок и РШМ до 92%
Анализ Финляндии показывает практически 100% защиту от различных видов рака, ассоциированных с ВПЧ. Общая эффективность приравнивается к 100%
Вакцина показывает высокий профиль безопасности.
Вакцина безопасна! Редко могут быть покраснение, зуд в месте иньекции.
Исследования показывают, что иммунитет сохраняется и не требует повторной вакцинации.
На сегодняшний день время иммунного ответа от введения 4-х валентной вакцины пока не ограничивается.
86 стран включили вакцинацию девочек против ВПЧ в национальные календари прививок, 20 стран дополнили программы вакцинацией мальчиков
Вакцина является профилактической, а не лечебной! Поэтому самым лучшим и оптимальным вариантом является вакцинация до начала половой жизни, т.к с начала половой жизни большая вероятность заразиться ВПЧ
Вакцинацию оптимально делать с 9 до 12 лет. Можно вакцинировать двукратно, этого достаточно
На десять лет этой вакцины по наблюдениям хватает.
Вакцина к бесплодию не приводит. Это полная глупость, ерунда!
Сегодня вакцинировать можно до 45 лет!
Для вакцинации НЕТ необходимости определять наличие ВПЧ.
Сегодня определение ВПЧ делают с целью определения факторов риска и оценки излеченности после деструктивных методов лечения.
Если при скрининге ВПЧ нет, то можно следующее скрининговое исследование сделать через 3- 5 лет, т.к отсутствие ВПЧ не приведет к развитию онкологического процесса.
Наличие вируса - это всегда риск.! Но просчитать риск невозможно! Нужно наблюдение!
Вирус может как уйти из организма, так и начать неопластические процессы.
За ВПЧ онкогенного типа нужно наблюдать всю жизнь, если они не исчезнут.
Какая вакцина эффективнее?
И Церварикс, и Гардасил одинаково эффективны.
При использовании Церварикса титр антител выше, присутствует перекрестный эффект в отношении нескольких других типов.
У подростков и молодых женщин лучше использовать 4-х валентную вакцину Гардасил (лучше иммунный ответ и чаще встречаются генитальные кондиломы), а чем старше женщина, тем больше предпочтение — двухвалентной вакцине (более иммуногенна).
Имеет ли смысл вакцинировать уже инфицированных женщин?
Если речь идет о подростках и молодых женщинах — да, поскольку она на данный момент может быть инфицирована не онкогенным типом, а вакцина ее защитит в будущем от более опасного варианта инфекции или от рецидива ВПЧ-инфекции онкогенными типами.
Поговорим о РШМ.
РШ матки в РФ на первом месте в структуре смертности от злокачественных новообразований у женщин детородного возраста
В РФ в 2014 году этот показатель составил 20 человек на 100 000 (прирост на четверть по сравнению с 2004 годом).
Ежегодно в России регистрируется около 30 000 новых случаев ВПЧ – ассоциированных раков и более 1 000 000 случаев АБ (аногенитальных бородавок)
Показатели заболеваемости РШМ в РФ характеризуются тенденцией к росту и омоложению. Сегодня РШМ можно встретить у женщин в возрасте от 20 до 30 лет
Высокая доля запущенных случаев РШМ (3-4 ст — = 35%)
Высокий показатель смертности и одногодичной летальности (15,2%)
По данным ВОЗ в мире — более 270 000 женщин умирает ежегодно, но данные по разным странам сильно разнятся (в РФ — 8 человек на 100 000, прирост смертности за 10 лет — 7%).
Сегодня есть возможность полностью победить РШМ путем:
- массовой вакцинации девочек и мальчиков до начала половой жизни
- прохождения цервикального скрининга на РШМ — жидкостная цитология + ВПЧ тестирование с определением вирусной нагрузки
- повышения осведомленности населения об ИППП ( инфекций передающихся половым путем) — как фактор онкориска
- пропаганда Здорового образа жизни. ( отказ от курения и д,т)